睡眠時無呼吸症候群(SAS)対策と企業経営
公開日:2025年2月7日
健康経営・メンタルヘルス
日本における睡眠時無呼吸症候群(SAS)対策は2023年2月、岡山駅での新幹線運転士の居眠りによるオーバーラン事件から端を発します。当時、日本ではSASの認知度はまだ低く、この事件をきっかけに、SASといえば「居眠り運転」というイメージが定着し、少しずつ認知が広がってきました。
しかしSASは現在、「寿命」に関わる病気として既に認識されていて、運転業務に携わる人や企業のみならず、従業員の健康や生産性向上に直結する病気として、業界を問わず企業が注目しています。
本稿では、運転業務と健康管理の両面から、SAS対策の必要性と進め方について解説します。
SASによる事故と罹患率
1.SASによる事故
SASによる事故はマイクロスリープ(※)と言われる居眠り運転により、ノーブレーキで追突するため、大事故が多いのが特徴です。しかし居眠り運転そのものの原因が明確であっても、運転者の死亡や、証拠となるドライブレコーダが破損、または焼失する場合も多く、従来は事故原因がSASと断定されるまでには至りませんでした。最近では、運転者が生存している場合は事故後にSAS検査を行いますので、「SASによる事故」と公表されるケースも増えてきています。
※マイクロスリープとは
覚醒しているときに、数秒程度の眠りに陥るが、本人が自覚していないことが多い。
SASの運転者は、襲ってくる睡魔により、幾度となくヒヤリハットを繰り返していると思われます。しかし職業ドライバーが、職場にその旨を報告することは極めて稀だと考えられますので、事業者は定期的にドライブレコーダの映像チェックを行うことや、SASスクリーニング検査の実施などで、事故防止のための未然対策をしなければなりません。
国交省ではSASの有無により、自動車の事故率は2.4倍の差があると発表しています。
【関連記事】
ヒヤリハットの概要や事例、防止策等について解説しています。
2.自動車事故報告への義務づけ
国土交通省は、「自動車事故報告書等の取扱要領の一部改正」を行い、SASが関わる事故の発生状況を把握するため、SASが疑われる居眠り運転、漫然運転による事故を健康起因事故として報告する旨を明示しました。(令和4年4月1日施行)
これにより、今まで明らかでなかったSASによる事故件数が明らかになりました。2年間でバス・タクシー・トラックの合計で6件の事故報告があり、その内の3件が意識消失状態で事故を起こしています。さらにいずれも事故後のSAS検査で中等度から重症のSASと判定されていますので、改めて事前に行う検査の重要性が浮上します。
3.道路交通法
道路交通法では、「重度の眠気の症状を呈する睡眠障害」を運転業務には適さないとして、運転業務を禁止しています。
SASの重症度は、以下の通りAHI(1時間当たりの低呼吸・無呼吸の回数)で表しますが、AHI30以上の重症者は道路交通法において、運転業務に適さないレベルになります。
ここでのポイントは、運転者のみならず事業者等、管理的な立場では、安全配慮義務の観点からAHIの把握と結果に基づく適正配置が求められています。

4.SASの罹患率
ある調査では、日本のSAS患者は2,200万人(30歳から69歳の約33%)、重症SAS患者は940万人と示しています。ただし、まだまだ「氷山の一角」とも言われていますので、いずれにしても大変高い割合に変わりはなく、まさしく国民病といわれる所以ではないかと思われます。
国土交通省は、日本の男性トラック運転者の約7~10%、女性の約3%が中等度以上の睡眠呼吸障害であると示しています。ちなみにNPO法人ヘルスケアネットワーク(以下、OCHIS)の2023年度SASスクリーニング検査分析からは、37.7%が疑SASとなっていて、そのうちの9割が精密検査の結果、SASと判定されています。
【関連記事】
安全配慮義務違反に当てはまるケースや防止策、企業のリスクと責任、等について解説しています。
SASの症状と身体への影響
1.SASの症状
SASの代表的は症状は以下のとおりです。
①毎晩大きないびきをかく
②睡眠中に呼吸が苦しそう
③息が苦しくて目が覚める
④起床時に頭痛がする
⑤昼間に我慢できないほど眠くなる 等
これらの症状のほとんどが睡眠中であるため、自身でさえも気づかないというのがSASの特徴です。
したがって、SASスクリーニングを目的として自覚症状の有無を本人に尋ねることは、SAS者のすり抜けに繋がるため、避けなければなりません。
2.SASの原因
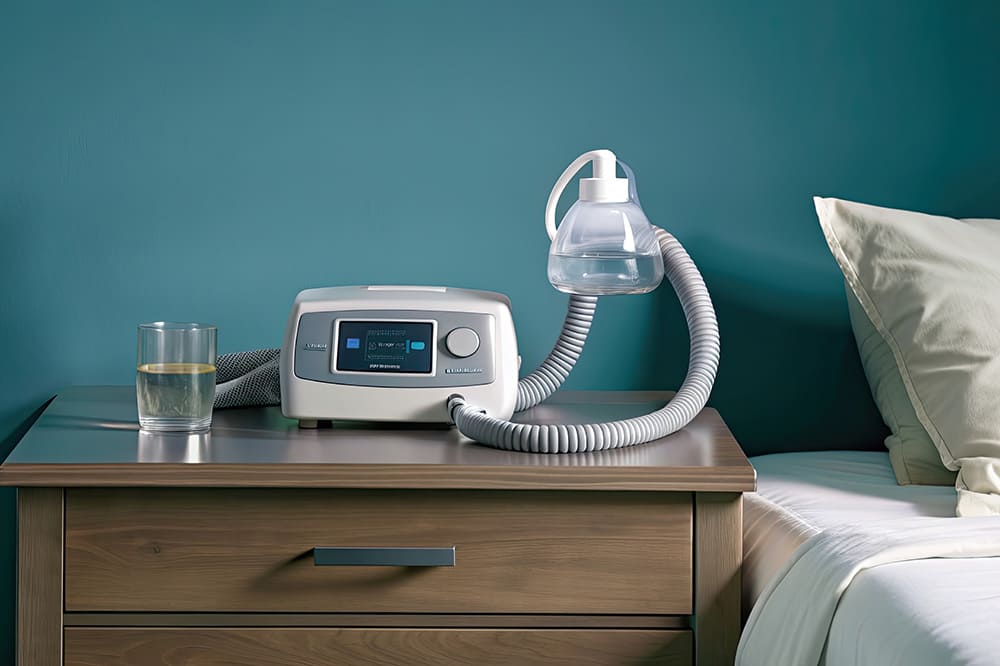
SASは睡眠中に舌が喉の奥に沈下し、気道が塞がることにより起こります。肥満により首の周りに脂肪がつく、顎が小さい、扁桃腺肥大、鼻や喉の病気の人がなりやすいといわれています。
3.SASと合併症
SASは睡眠中に何度となく呼吸困難に陥るため、血液中の酸素濃度の低下を引き起こします。したがって、高血圧を初め、脳・心臓疾患、認知症等、生活習慣病等の合併症を誘発します。またこれらの生活習慣病が逆にSASを引き起こすともいわれています。
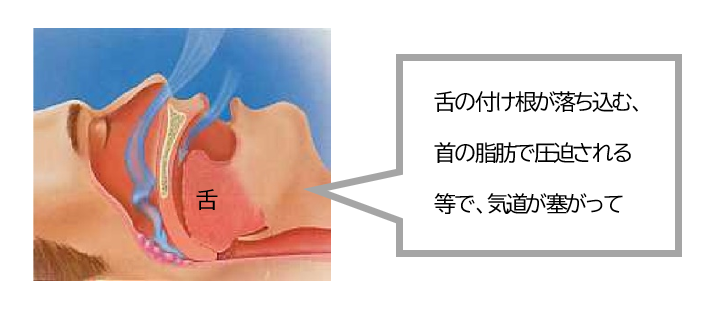
定期健康診断結果から、肥満、高血圧、高血糖、脂質異常の値が正常値から外れた所見が4項目とも、または3項目揃うと、脳・心臓疾に罹患する確率が所見のない人に比べ30数倍に跳ね上がると言われています。これらの人をハイリスク者という言い方をしますが、OCHISが定期健康診断結果を分析した結果では、精密検査対象となる疑SAS者のハイリスク割合は、37.8%と非常に高い割合となっています。
健康診断の種類や対象者、実施にあたっての注意点等について解説しています。
医療機関での受診(検査から治療まで)
1.初めての受診
前述のように、SASは自分では気づきにくい病気のため、家族や同僚からのいびきの指摘や「呼吸が止まっているよ」という声掛けにより受診するケースが多いようです。診療科は、睡眠クリニックを初め、循環器科、呼吸器科、耳鼻科、内科等、さまざまな科におよびますので、まずSASの診療が可能かどうかを事前に確認することが大切です。
検査はまず、検査機器(パルスオキシメータ等)を自宅に持ち帰り、睡眠時に装着して睡眠の状態をチェックすることから始まります。その結果、精密検査が必要な人は、一般的に下記のような終夜睡眠ポリグラフ検査をします。
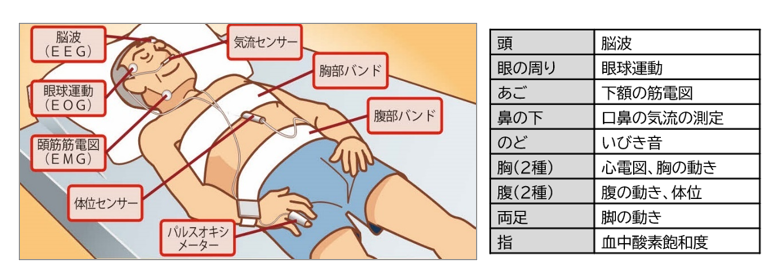
2.精密検査 終夜睡眠ポリグラフ検査PSG (polysomnography)
精密検査(※)は1泊の検査入院で、脳波や心電図、パルスオキシメータ、体位センサー、気流センサー等を取り付けて呼吸の状態を調べます。この検査でSASであるかどうかの確定診断と、SASの重症度が分かり、治療方針が確定します。
※検査費用(3割負担)は約20,000円。自費部分が加算される医療機関もあります。
※自宅で実施できる簡易PSG検査もあります。
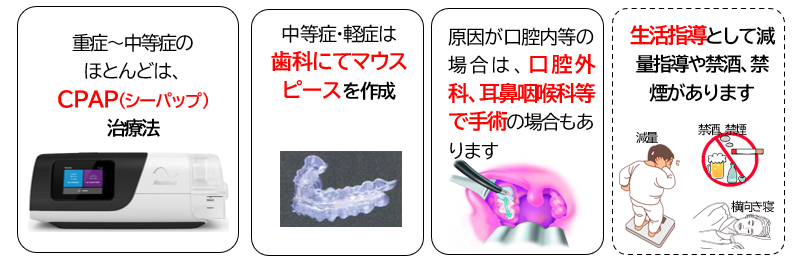
3.重症度に基づく治療法
治療方針の基礎となるのはAHIという基準で、これに基づき治療方針が決まります(SASによる事故と罹患率>3.道路交通法参照)。重症~中等度の場合は一般的にCPAP治療になります。
CPAPは、空気圧で気道を押し広げ、呼吸を確保するという大変シンプルな治療法で、有効性と即効性が期待できます。したがって、運転業務もCPAPによる治療がうまく進めば十分に可能です。ただし、CPAPは日々の装着で治療を行う治療法です。経過観察の判定では、半年後、1年後に再検査をする場合があります。
※診療に関しては医療機関により異なります。詳細は医療機関にお尋ねください。
2024年8月に開始された健康経営優良法人2025認定基準のポイントを紹介します。
企業におけるSAS対策
OCHISでは、バス・タクシー・トラックの運輸事業者及び健康保険組合(以下:健保組合)や一般企業を対象に、SASスクリーニング検査(※)を実施していますので、その実績を踏まえて、企業の取組を紹介します。
※スクリーニング検査とは
「ふるい分け検査」とも言われ、確定診断を受ける前に疑わしい人を抽出する検査です。基本的に集団を対象とします。
1.SASスクリーニング検査
OCHISのパルスオキシメータによるSAS対策事業は、本稿の冒頭でも触れたように、2023年の新幹線運転士のSASによるオーバーラン事件をきっかけに立ち上げました(おそらく日本初)。それは「職業ドライバーがわざわざ医療機関に行かなくても、簡単に検査できる方法はないか」という発想から生まれたものです。
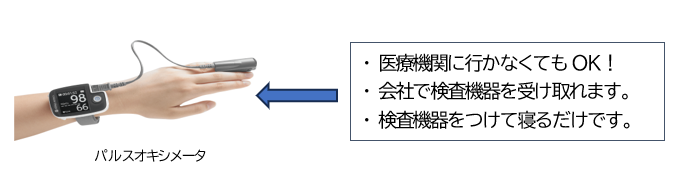
パルスオキシメータは通常初診時に医療機関から貸し出される検査機器ですが、SAS対策事業では、OCHISから直接から会社に貸し出し、OCHIS連携の専門医の判定後に、検査結果を会社に送ります。
2.運輸事業者の取組
企業におけるSAS対策が最も進んでいると考えられるのは、居眠り運転による事故がそのまま企業の「生命線」として運営に深く関わる、航空・電鉄・運輸等の交通関係者です。これらの企業の中には運転業務に携わる従業員のほぼ全員にSASスクリーニング検査を実施し、SASが疑われた人には医療機関での受診費用補助を行うとともに、治療継続の義務化により安全対策を講じている事業者があります。
OCHISでは2023年度、約13,000人のSASスクリーニング検査を実施しましたが、約4割が疑SASとなっています。その後は前述の通り、医療機関での受診となりますが、運輸事業者が一般企業と違うことは、SAS対策が行政指導で行われている点です。
国土交通省は「睡眠時無呼吸症候群(SAS)対策マニュアル」を発出して、SASを推奨検査とし、医師判定のある検査を行うようにと指導しています。さらにSASを原因とした事故は、SASによる事故と罹患率>2.自動車事故報告への義務づけにて示したように、事故報告書の提出を義務づけています。
ただ、中小企業が多い運輸業界でのSAS対策は事業者の温度差が大きく、国土交通省の調査ではトラック事業者の場合、SASスクリーニング検査の受診率は4割程度に留まっています。また、医療機関で治療が必要と判定されても治療拒否や中断といったケースも散見され、運用面での課題も残されています。
SAS対策事業を有効活用するためには、事業者の定期的なチェックやフォローアップが不可欠になります。
3.健康保険組合と一般企業の取組
健保組合がSAS対策を行う目的は、メタボリックシンドロームや合併症等、基本的には重篤な疾患を有する人への対応ですが、根底にあるのは高騰する医療費の削減対策ではないかと推察します。
健保組合のSASスクリーニング検査は保健事業や福利厚生の一環として実施するため、個人負担はゼロですが、対象者のピックアップ方法は、定期健康診断結果からハイリスク者を優先する、特定保健指導対象者に絞るなどの工夫が見られます。また、最近では個人の関心度が高まってきているため、「SAS検査を希望する人が増えている」との報告を受けています。
一般企業の場合は、営業車を所有する企業等が多く、取組の手法は運輸事業者に似ています。ある企業は、「交通事故が多いという現状を何とかしたい」と、社用車を運転する営業マンを対象にSAS検査を行い、検査結果から精密検査や治療までを掌握し、事故防止対策の徹底を図っています。
4.SAS対策導入の効果と期待
企業における睡眠対策は急速に広がっています。従業員の士気向上、生産性のアップ、そして健康経営の認証制度へのアプローチ手法としても、大きな効果を発揮します。
そこで、繰り返しにはなりますが、睡眠には「時間と質」の両方が決め手です。いくら睡眠時間を確保していても良質睡眠がとれていなければ、対策の効果は期待できません。例えば、8時間睡眠を確保していたと思っていても、SASを放置しているのであれば、ほとんど眠れていないことになります。
今後における企業の睡眠対策は、時間だけに留まらず、SASをはじめとした「良質睡眠の確保」にも着目することで、更なる効果が期待できるのではないかと考えます。
企業における睡眠対策の重要性や良質な睡眠を確保するためのポイント等について解説しています。
まとめ
高齢化が進展する昨今において、従業員の健康はもはや個人の問題ではなく、企業の経営上の死活問題となりました。ましてや睡眠という大変プライベートな生活の一部が、企業の運営に影響をおよぼすとすれば、個人情報に配慮しながらも、躊躇なく個人への踏み込んだアプローチが求められます。
SASは「21世紀の国民病」と言われています。しかも簡易な検査方法と治療法が確立されています。今後は、肥満や高血圧の保健指導等と同レベルでSAS対策を推進することで、「従業員の健康」と「生産性の向上」という、まさしく両方のメリットを享受することができるのではないでしょうか。

NPO法人ヘルスケアネットワーク(OCHIS) 副理事長 作本 貞子
国土交通省健康起因事故対策協議会委員
健康起因事故防止ワーキンググループ委員
「安全と健康を推進する協議会」(両輪会)代表
【プロフィール】
2003年、居眠り運転と関連性の深い睡眠時無呼吸症候群(SAS)対策事業を日本でいち早く立ち上げ、全日本トラック協会や日本バス協会のSAS検査の指定機関等として突出した実績を持つ。
2017年、運輸業界向けに定期健康診断結果をフォローアップする運輸ヘルスケアナビシステム🄬を構築し、全日本トラック協会の受託事業として全国展開している。
安全と健康をテーマとして、全国的にセミナー講演や執筆活動を行っている。
●著書
「睡眠時無呼吸症候群(SAS)ガイドブック」
「睡眠時無呼吸症候群(SAS)早わかりガイド」
「睡眠ガイドブック」
「運輸業界のためのSAS対策Q&A50」 他
●執筆
全日本トラック協会「健康起因事故防止マニュアル(改訂版とも)」
「新型コロナウイルス感染予防対策マニュアル」
自動車事故対策機構(NASVA)「運行管理者一般講習用テキスト29年版」
国土交通省発出「SAS対策マニュアル改訂版」2015年8月の執筆に関わる。